第4章 トラブルシューティングができる!
3.非同調がわかる! 対応できる!
中島幹男
(救急振興財団 救急救命東京研修所 / 都立広尾病院 救命救急センター)
Point
- タイミングごとに非同調を分類してみよう
- 患者の気持ちと人工呼吸器の気持ちを考えてみよう
- グラフィックや身体所見で非同調を発見できるようになろう
- 互いの気持ちを理解し,人工呼吸器設定の変更や鎮静・鎮痛の調整などの対応をしよう
はじめに
非同調とは,患者と人工呼吸器が同調していない状態を指し,患者-人工呼吸器非同調とよばれる.すなわち,患者の欲する呼吸パターンや補助・サポートの量と人工呼吸器が行う補助・サポートのタイミングや量がマッチしていない状態である1).非同調が起こると患者が苦しいだけでなく,人工呼吸器期間・ICU滞在期間の延長,さらには死亡率との関連も示唆されている2〜5).
本稿では「非同調が起こるタイミング」で分類し,それぞれが起こる機序を「患者の気持ち」と「人工呼吸器の気持ち」の2つの視点からわかりやすさを優先して解説する.そのうえで,これらの非同調の人工呼吸器のグラフィックや身体所見での見つけ方,対処法についても考えてみたい.
1. タイミングによる分類

図1は従圧式強制換気(PC-A/C)をしている患者の圧波形(上段)と流量波形(下段)である.このなかに非同調を考えるうえで重要なタイミングが3カ所ある.1 吸気の開始(トリガー),2 吸気の最中,3 吸気の終了(サイクル),である.このそれぞれで非同調が生じうるため,以下に3つのタイミングに分けて解説する1).
1吸気の開始(トリガー)
吸気の開始のタイミングに起こる非同調は一般的にはトリガーの非同調とよばれる.患者の自発呼吸がない場合は,決められた時間が来たら人工呼吸器が自動的に送気を開始する.一方で患者の自発呼吸がある場合は,それを感知して送気が開始される.感知のしかたには流量を感知するもの(流量トリガー)と,圧を感知するもの(圧トリガー)がある.ここで起こる非同調は次の4つがある.
1)ミストリガー(ineffective effort)
患者の自発呼吸があるのに(患者が吸気努力を行っているのに),人工呼吸器がそれを感知できないという,トリガーが鈍すぎる非同調である.日常で最もよく観察される非同調であり,しっかり理解してほしい2,4).患者の気持ちは「頑張って吸気しているのに人工呼吸器が助けてくれない」に対し,人工呼吸器の気持ちは「え? お前吸気してたの? 弱すぎて全然分からなかったよ,ミスったわー」となる.このためミストリガー(missed triggering,ineffective effort)とよばれる.

図2はミストリガーが起こっているグラフィックである.この図の中で患者は4回の自発呼吸(吸気努力)をしている(図2 →).ところが人工呼吸器が送気を行っているのは1番目と4番目のみであり,2・3番目の吸気努力は無視してしまっている.このときに患者を観察すると,顎だけ動く,喘ぐような自発呼吸努力がみられるだろう.流量波形を見るとその吸気努力が上向きの波形として現れる(図2 ○).
ミストリガーにはいくつかの原因が考えられる.まずトリガー感度の設定が不適切な場合である.通常流量トリガーは2〜3 L/分,圧トリガーは1〜2cmH2O程度に設定するが,この設定値が高過ぎるとトリガーしにくくなるため,下げることを検討する.流量トリガー感度の設定が適切であっても,図2の2番目の自発呼吸のように,フローがマイナス側で変化しても流量トリガーレベル(図2  )を越えない限りは感知してくれない.このようにCOPD(chronic obstructive pulmonary disease:慢性閉塞性肺疾患)・気管支喘息などの閉塞性肺疾患などで呼気時間が長い場合,呼気の途中で吸気をするとミストリガーしてしまう.このような病態では,吸気時間を短くして息を吐き切るのを早くするような設定にする,気管支拡張薬で息が吐き切りやすくする,鎮痛薬で呼吸回数を減らす,などの対応が考えられる.逆に過剰な鎮静・鎮痛薬の使用も患者の自発呼吸努力を弱くし,ミストリガーの原因となる6).意外と盲点なのは,人工呼吸器の補助やサポートが大き過ぎる場合もミストリガーの原因となる7).人工呼吸の世界でも「過ぎたるは及ばざるが如し」なのである.この場合は補助圧やサポート圧を減らすことを考慮する.この場合は「過ぎたる系」の非同調となる.
)を越えない限りは感知してくれない.このようにCOPD(chronic obstructive pulmonary disease:慢性閉塞性肺疾患)・気管支喘息などの閉塞性肺疾患などで呼気時間が長い場合,呼気の途中で吸気をするとミストリガーしてしまう.このような病態では,吸気時間を短くして息を吐き切るのを早くするような設定にする,気管支拡張薬で息が吐き切りやすくする,鎮痛薬で呼吸回数を減らす,などの対応が考えられる.逆に過剰な鎮静・鎮痛薬の使用も患者の自発呼吸努力を弱くし,ミストリガーの原因となる6).意外と盲点なのは,人工呼吸器の補助やサポートが大き過ぎる場合もミストリガーの原因となる7).人工呼吸の世界でも「過ぎたるは及ばざるが如し」なのである.この場合は補助圧やサポート圧を減らすことを考慮する.この場合は「過ぎたる系」の非同調となる.
- まずはトリガー感度の設定値が高すぎないか確認
- 呼気が延長していないか確認(閉塞性肺疾患?)
- 自発呼吸が弱すぎる場合は鎮静・鎮痛レベルを確認
- 補助圧・サポート圧が高すぎないか確認
2)オートトリガー
患者の自発呼吸がない(患者が吸気努力を行っていない)のに,人工呼吸器が勝手に(オートマチックに)自発呼吸があると判断して送気を開始するという,トリガーが敏感過ぎる非同調である.このためオートトリガー(auto triggering)とよばれる.患者の気持ちは「私吸気してないんだけど何で送気するの?」に対して,人工呼吸器の気持ちは「え? お前吸気してなかったの? 勘違いしちゃったよ」となる.

患者を観察すると,胸鎖乳突筋などの呼吸補助筋が全く動いていないのに,人工呼吸器の送気が開始されてしまっているのがわかる.グラフィックを見ると,圧波形も流量波形も基線が細かく振動している(図3).オートトリガーは,このような基線の振動が設定した圧や流量トリガーレベルに達してしまうことによって起こる.例としては,人工呼吸器の回路内に溜まった水が移動して起こることや,振動が心拍数に一致する場合は回路が患者の体幹に接し,患者の心尖拍動や大動脈内バルーンパンピング(intra-aortic balloon pumping:IABP)の振動を拾ってしまっていることがあげられる.このような場合は回路の調整やトリガー感度を鈍くすることを考慮する.
- まずはトリガー感度の設定値が低すぎないか確認
- 回路内の水滴を確認
- グラフィックの基線の振動が心尖拍動に一致していないか確認
3)ダブルトリガー
患者の自発呼吸(吸気)を感知し,人工呼吸器が送気を開始,そして終了したものの,呼気に移行する前に患者がもう一度吸気をしてしまうという非同調である.2回連続でトリガーされるのでダブルトリガー(double triggering)とよばれる.患者を観察すると2回連続で吸気をして喘いでいるように見える.患者の気持ちは「私もっと吸いたい,全然足りないよ! もっとちょうだい!」に対して,人工呼吸器の気持ちは「足りないからといって2回連続で吸うなよ!」となる.大きな括りとして「足りない系」の非同調である.
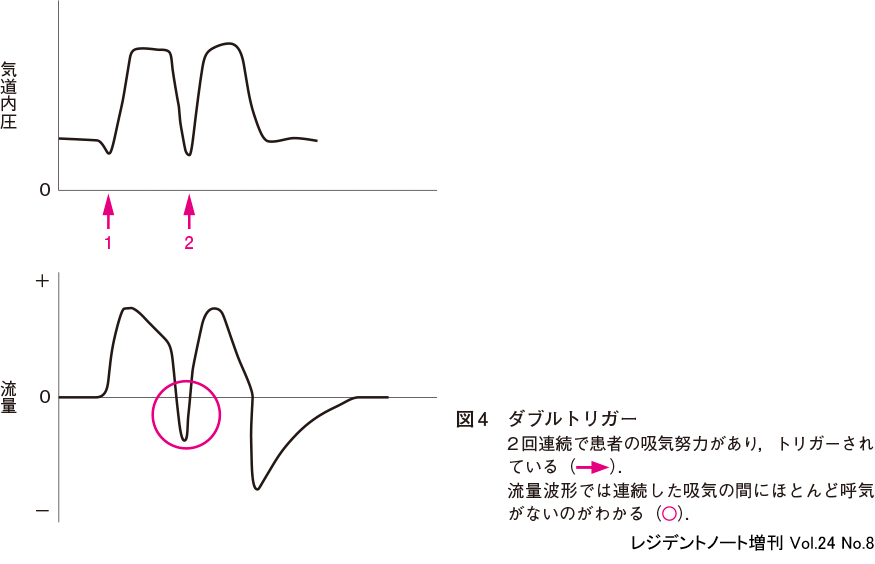
患者を観察すると「しゃっくり」をするように呼気を挟まずに2回連続で吸気努力をしているように見える.グラフィックでも呼気を挟まずに2回連続でトリガーされ送気されている,フタコブラクダのような圧波形が観察される(図4 →).この非同調が起こると,1回換気量が倍入ってしまうことになり,肺傷害のリスクが高まる.
原因としては,人工呼吸器の補助・サポートが患者の要求に対して不足していることが考えられる.対処法としては,補助圧・サポート圧(もしくは1回換気量)を増やすか,人工呼吸器で設定する吸気時間を延ばすか,両方をする必要がある.また患者の吸気努力が不適切に強い場合は,鎮静・鎮痛薬の増量や,場合により筋弛緩薬を使用することもある8).
- 補助圧・サポート圧(もしくは1回換気量)を増やす
- 吸気時間の設定を長くする
- 鎮静・鎮痛薬の増量,場合により筋弛緩薬を考慮
4)リバーストリガー

患者の自発呼吸がない状態で強制換気(調節換気)が開始されると,その刺激で患者の横隔膜の収縮が誘発され,トリガーがかかってしまう非同調である.自発呼吸ではじまるのではなく,強制換気ではじまり,それにより自発呼吸が引き起こされるという逆のあべこべな状態になるため,リバーストリガー(reverse triggering)とよばれる9).患者の気持ちは「私,今休んでいるから呼吸しないよ.わ! 急に押されたからびっくりした! 思わず息吸っちゃった!」に対して,人工呼吸器の気持ちは「自発呼吸がないから強制換気で助けてあげよう.よいっしょ(送気),わ! 急に動いた,それならもう一度送気しよう」となる.図5は1つ目の送気は自発呼吸がないため,強制(調節)換気が行われている(図5 ○).その直後に自発呼吸が出現し,次の送気が開始されている(図5 →).一見ダブルトリガーに似ているが,1つ目の送気が自発呼吸をトリガーしていない点で異なる.深めの鎮静レベルにあると起こりやすいと言われている(基本的に眠っていて自発呼吸がないが,刺激で自発呼吸が出るようなイメージ)9).対処法としては患者の全身状態により,鎮静・鎮痛薬を減量し,自発呼吸をしっかり出す方向にするか,完全に自発呼吸を消してしまう方向にするかの2択を考える.
2吸気の最中

タイミングとしては吸気の最中に起こっているのだが,機序としてはフローすなわち単位時間当たりに流れる流量が少な過ぎることにより起こるため,一般的にはフローの非同調とよばれる.ダブルトリガーと同じく「足りない系」の非同調である.フローの飢餓という意味でflow starvationともよばれる.患者の気持ちは「私もっと吸いたい,全然足りないよ! もっとちょうだい!」に対して,人工呼吸器の気持ちは「足りないからと言って2回連続で吸うなよ!」となる.従圧式換気(PCV)では患者の要求(吸気努力)に応じてフローが増減するので,主に従量式換気(VCV)で起こる10).図6はVCVの波形である.通常の圧波形は→のように直線的に上昇するが,フローが足りない場合は,2つ目の波形のように凹んだ形になる(図6 ▶).垂れ下がったような形になるので,saggingともよばれる.対処法としては,VCVのままであれば1回換気量を増やす,もしくはPCVに変更することを検討する.
3吸気の終了(サイクル)
吸気(この場合は人工呼吸器の送気)の終了はサイクルとよばれているため,このタイミングのズレによって起こるものはサイクルの非同調とよばれる.要するに「患者が吸気する時間」と「人工呼吸器が送気する時間」のズレにより起こる.強制換気では「吸気時間」を設定するが,これは人工呼吸器が送気する時間であるからややこしい.ここでは混乱を避けるため,送気という言葉は使用せず,「患者の要求する吸気時間」,「人工呼吸器で設定した吸気時間」という言葉で解説する.この2つの乖離が大きいとサイクルの非同調が起こる.
1)早過ぎるサイクル

人工呼吸器で設定した吸気時間が,患者の要求する吸気時間よりも短か過ぎる場合に起こる非同調である11).early cycling(premature cycling)とよばれる.患者の気持ちは「私もっと吸いたい,全然時間が足りないよ! もっと長くちょうだい!」に対して,人工呼吸器の気持ちは「え? そんなに欲しかったの,短く吸気時間が設定されていたから,早めに呼気に切り替えちゃったよ」となる.ダブルトリガーやフローの非同調と同じく「足りない系」の非同調と言える.図7Bは早過ぎるサイクル(短か過ぎる人工呼吸器の設定した吸気時間)のグラフィック波形である.呼気の初期に上に凸の流量波形がみられるのが特徴である(図7B ○).人工呼吸器で設定した吸気時間は終わっているが,このタイミングまで患者の吸気努力(患者の要求する吸気時間)が続いている現れである(図7B ↔).足りない系の非同調であるため,人工呼吸器で設定する吸気時間を延ばすか,吸気圧・サポート圧(もしくは1回換気量)を増やすことで対応する.
2)遅過ぎるサイクル
人工呼吸器で設定した吸気時間の設定が,患者の要求する吸気時間よりも長過ぎる場合に起こる非同調である11).late cycling(delayed cycling)とよばれる.患者の気持ちは「私こんなにいらない,送気の時間が長すぎるよ! もっと短くていいよ」に対して,人工呼吸器の気持ちは「え? こんなにいらなかったの? 吸気時間が長く設定されていたから,長く送気して呼気に切り替えるのを遅くしちゃったよ」となる.ミストリガーの起こる機序の一部と同じ「過ぎたる系」の非同調と言える.図7Cは遅過ぎるサイクル(長過ぎる人工呼吸器の設定した吸気時間)のグラフィック波形である.流量波形に変曲点を認める(図7C ▶).この時点で患者の要求する吸気時間は終了している(図7C ↔).そこからは患者は呼気に移行しようと息を吐きだすため,気道内圧波形の後半に圧の上昇を認める(図7C ○).人工呼吸器で設定する吸気時間を短くしたり,過ぎたる系の非同調であるため,吸気圧・サポート圧(もしくは1回換気量)を減らすなどの対応を行う.
2. 過ぎたるか及ばざるか
上記で説明した非同調は単一で起こるだけでなく,複数の種類の非同調が混在する場合がある.特に「足りない系」の非同調は同時に出現しやすい.例えばearly cyclingがひどくなり,ダブルトリガーを招くことが多々ある.フローの非同調もこれらと同時に出現しやすい.逆にlate cyclingとミストリガーなど「過ぎたる系」の非同調も同時に出現しやすい.このことから非同調が起こるタイミングだけでなく,「足りない系」と「過ぎたる系」に分ける意識をもつと理解しやすくなる.
Advanced Lecture
1食道内圧測定と非同調
食道内圧を測定すると,患者の自発呼吸の大きさや,患者の吸気努力の開始と終了が一目瞭然となるため,非同調が見つけやすくなる.
2トリガーとサイクルの自動調整
最新の人工呼吸器(HamiltonのG5, C6など)には,毎呼吸グラフィック波形を分析し,トリガーやサイクルを人工知能を用いて解析し,自動調整してくれるものもある(IntelliSync®).
おわりに
非同調は起こるタイミングにより,トリガー,フロー,サイクルに伴うものに分類できる.人工呼吸器の補助・サポート量が多過ぎても少な過ぎても非同調の原因となる.原因と患者の気持ちを考えて人工呼吸器の設定変更や鎮静・鎮痛薬の調節を適切に行う必要がある.可能であれば患者を人工呼吸器に合わせるのではなく,患者に合わせて人工呼吸器を調整するようにしたい.
引用文献
- Gilstrap D & MacIntyre N:Patient-ventilator interactions. Implications for clinical management. Am J Respir Crit Care Med, 188:1058-1068, 2013(PMID:24070493)
- Thille AW, et al:Patient-ventilator asynchrony during assisted mechanical ventilation. Intensive Care Med, 32:1515-1522, 2006(PMID:16896854)
- de Wit M, et al:Ineffective triggering predicts increased duration of mechanical ventilation. Crit Care Med, 37:2740-2745, 2009(PMID:19886000)
- Blanch L, et al:Asynchronies during mechanical ventilation are associated with mortality. Intensive Care Med, 41:633-641, 2015(PMID:25693449)
- Rolland-Debord C, et al:Prevalence and Prognosis Impact of Patient-Ventilator Asynchrony in Early Phase of Weaning according to Two Detection Methods. Anesthesiology, 127:989-997, 2017(PMID:28914623)
- de Wit M, et al:Observational study of patient-ventilator asynchrony and relationship to sedation level. J Crit Care, 24:74-80, 2009(PMID:19272542)
- Vitacca M, et al:Assessment of physiologic variables and subjective comfort under different levels of pressure support ventilation. Chest, 126:851-859, 2004(PMID:15364766)
- Beitler JR, et al:Quantifying unintended exposure to high tidal volumes from breath stacking dyssynchrony in ARDS:the BREATHE criteria. Intensive Care Med, 42:1427-1436, 2016(PMID:27342819)
- Yonis H, et al:Reverse triggering in a patient with ARDS. Intensive Care Med, 41:1711-1712, 2015(PMID:25731636)
- MacIntyre NR, et al:Patient-ventilator flow dyssynchrony:flow-limited versus pressure-limited breaths. Crit Care Med, 25:1671-1677, 1997(PMID:9377881)
- Gentile MA:Cycling of the mechanical ventilator breath. Respir Care, 56:52-60, 2011(PMID:21235838)
参考文献・もっと学びたい人のために
- 岡崎智哉,則末泰博:患者-人工呼吸器間の非同調.Intensivist, 10:525-534, 2018
↑日本語でわかりやすく非同調についてまとめてくれている.本稿よりも一歩踏み込みたい方は読んでみよう. - 「Monitoring Mechanical Ventilation Using Ventilator Waveforms」(Arnal JM),Springer, 2018
↑尊敬する先生の著書.薄くて簡単な英語で書かれているのでサクサク読める.典型的な異常波形が1ページに1枚あり,その解説を読み進めていく形式.日本で買うと高いのが玉にキズ.
プロフィール
中島幹男(Mikio Nakajima)
救急振興財団 救急救命東京研修所 / 都立広尾病院 救命救急センター
早いもので医師になって20年が経過しました.近年は臨床研究や,プレホスピタルを担う救急救命士の教育活動を行っています.しかし一番楽しいと感じるのは,患者を目の前にしたベッドサイド教育です.若手が成長し,多くの患者を救ってくれる姿を目を細めて見ながら自分の仕事に追われる毎日です.患者の気持ちを考えろとはよく言われますが,今回の人工呼吸器の気持ちを考えるという原稿,お楽しみ頂けたでしょうか.











