第2章 症状・患者ごとの感染症診療 シチュエーション別の対応
6. 発熱+消化器症状
林 俊誠
(前橋赤十字病院 感染症内科)
Point
- 4つの病態を意識してFever work-upを行う
- 臨床経過が典型的でなければ「胃腸炎」と即断しない
- 急性下痢症で抗菌薬が必要となる例外的条件を知る
- 便中白血球を見たら大腸粘膜破綻を疑う
はじめに
消化器症状(悪心・嘔吐や下痢,腹痛)は,体のなかで何か重大なことが起きているということを示しているだけで,その原因が腸管に由来しない場合もある.だからこそ,発熱と消化器症状を呈する患者をみたら,①腸管外の非感染症,②腸管外の感染症,③腸管内の非感染症,④腸管内の感染症,これら4つの病態の可能性を考えながらFever work-upを進めよう.
症例1
40歳代の日本人男性.国内旅行に一人で出かけた初日の昼に魚市場で生牡蠣を8個食べた.夜はホテルのイタリアンパスタを,翌日の朝食はビュッフェを楽しんだ.昼はカップ麺を完食した.夕方ごろから心窩部の焼けるような軽い痛みと体熱感を自覚し,その1時間後から嘔吐が止まらなくなった.同時に頻回の水様下痢も生じたため,一晩中ホテルのトイレから出られなかった.翌朝になり嘔吐の回数が減ってきたことからようやく近隣の病院を受診した.
意識は清明.体温38.0℃,血圧118/70 mmHg,脈拍120回/分,呼吸数12回/分,SpO2 98%.眼球は陥凹しており,血色不良である.黄疸はない.腹部の診察で心窩部正中に限局した熱感と圧痛があるものの,その他の部位の圧痛はなく筋性防御もない.肝臓や肋骨脊柱角の叩打痛もない.
1. 診断
患者の症状は悪心からはじまり,軽度の腹痛と微熱が嘔吐とともに出現し,最後に水様性の下痢になっている.また,身体診察では腹部以外に限局性の炎症は指摘できない.このような典型的な症状であれば,急性感染性胃腸炎が鑑別疾患の最上位となる.筆者が感染性胃腸炎の患者に病歴について追加聴取している項目を表1に示す.本症例では水分摂取は徐々に再開できている状態であり,吐血や血便・黒色便はなく,薬剤使用歴やアルコール多飲もなかった.ホテルでの発症者はほかになく,思い当たる食事も生牡蠣以外になかった.

急性感染性胃腸炎が鑑別疾患の上位として違和感のないものであれば,水分・電解質補正の判断および病原体特定のための検査を行う.具体的には便培養,血算(血小板数),血清クレアチニン,血清ナトリウム・カリウムを含む血液一般検査等である.敗血症を疑わせる頻呼吸や臓器障害などが存在する場合には,菌血症を否定するため血液培養2セットも採取しておく方が安全だろう.明らかに軽症な場合は病原体特定のための検査を行う必要はないとされているが,筆者は積極的に検査を行うようにしている.ただし,ノロウイルス抗原定性検査については感度が90%前後にとどまり,陰性であってもノロウイルス感染症を否定しきれない.また,健康保険が適用となるのは3歳未満または65歳以上の患者,悪性腫瘍の診断が確定している患者,臓器移植後の患者,抗悪性腫瘍剤,免疫抑制剤,または免疫抑制効果のある薬剤を投与中の患者のみである.ノロウイルス胃腸炎の患者の71.5%が嘔吐する一方で,毒素性を除く食中毒起因菌の胃腸炎では5%前後しか嘔吐しないことが臨床診断の参考になる1).
急性感染性胃腸炎としては違和感が少しでもあるようなら,その他の鑑別疾患に応じた検査も行う.例えば3カ月以内の抗菌薬投与歴があればClostridioides difficile感染症を疑いCD抗原・トキシン検査を行う.胆石やアルコール過剰摂取歴があれば急性膵炎を疑って血清アミラーゼ(および膵型アミラーゼ)検査や画像検査も行う,などである.
2. 治療
本症例のような成人の急性感染性胃腸炎は通常,ウイルス性であっても細菌性であっても数日で自然軽快することが多い.そのため治療の主体は脱水の程度に応じた補液と電解質補正になる.経口摂取困難であれば経静脈点滴で脱水を予防・補正する.経口摂取が可能で自宅療養が可能な場合には,経口補水液の服用も選択肢となる2).
嘔吐や下痢は病原体を体外に排出しようとする正常反応であり,原則としては制吐薬や止痢薬の使用は控えたい.とはいえ,症状が著しい患者については対症療法を行う選択肢もある.制吐薬としてドンペリドンやメトクロプラミドを,止痢薬としてロペラミドを最小限,ごく慎重に使用する場合もある.
急性感染性胃腸炎の場合,条件(表2)が当てはまる症例には抗菌薬投与を検討する.2022年の厚生労働省がとりまとめた食中毒統計資料では,毒素によらない細菌性の食中毒で原因菌として検出が多いのはCampylobacter属であり,Salmonella属,Escherichia coliが続く.もしもempiric therapyとして抗菌療法を行う場合は,便培養で菌名がわかるまでの3日間程度,例えばこれらの菌を想定した抗菌薬を選択する3).本症例では表2の条件は当てはまらなかったため,抗菌薬投与は行わなかった.

ちなみに,ノロウイルスによる胃腸炎では,漢方薬である
●薬剤の処方例(臓器障害がない体重70 kgの成人を想定)
これらの薬剤処方の必要性を常に検討することも重要である.
・ドンペリドン 1回10 mg 1日3回(毎食前)3日間
・プリンペラン 1回10 mg 静脈内注射 1日1〜2回
・ロペラミド 1回1 mg 1日2回(朝夕食後)3日間
・五苓散 1回2.5 g 1日3回(嘔吐が強い場合は湯に溶かして少量ずつ飲む)
注:ドンペリドンは妊婦または妊娠している可能性のある女性には禁忌である.ドンペリドンもメトクロプラミドも消化管出血・機械性イレウス・消化管穿孔の患者には禁忌である.ロペラミドは出血性大腸炎と偽膜性大腸炎の患者には禁忌である.
empiric therapyとして抗菌療法を行う場合には以下のような処方を行う.
・クラリスロマイシン 1回200 mg 1日2回(朝夕食後)3日間
・ホスホマイシン 1回500 mg 1日4回(毎食後・就寝前)3日間
3. こんなピットフォールに注意
発熱+消化器症状を呈する患者をみた場合に,「胃腸炎」と即断し満足すると,ピットフォールに落ちる.「胃腸炎」と見誤ってしまう,その他の疾患(表3)をロジカルに鑑別していく作業が最も大切である.すなわち,先に示した症例を典型的な急性胃腸炎の代表例として記憶し,それと異なる病歴や症状・所見がないことを確認していく作業である.次に示すような鑑別のポイントを意識しながら診療しよう.

1腸管外の非感染症
症例2
70歳代の男性.糖尿病があるが無治療であった.入浴中に急な心窩部の痛みと吐き気を感じ,風呂場で嘔吐した.すぐに風呂場から出たところで体動困難となり救急搬送されたところ,37.5℃の発熱があった.入院準備の際に行った「ルーチン」としての心電図検査でST上昇とその鏡面像があることが判明し,結果として急性心筋梗塞であった.
最初に鑑別しなければならないのは,命にかかわるような,消化管外の非感染症である.感染症であれば病原体が増えるのに時間がかかるので,発症から症状が完成するまでは数時間はかかる.きわめて短時間に症状が完成している場合には非感染症の可能性が高い.心血管疾患リスクが高い患者に突然の嘔吐が出現した場合は頭蓋内出血と心筋梗塞の可能性を念頭におき,神経麻痺の有無や冷汗を伴う痛みかどうかについての病歴を聴取する.糖尿病性ケトアシドーシスやその他の代謝性疾患でも「胃腸炎」のような症状をきたす場合がある.血糖測定や甲状腺ホルモン検査等も頭の片隅に入れておこう.
2腸管外の感染症
症例3
60歳代の男性.重喫煙歴がある.ある朝,息苦しさを感じ,空咳が出始めた.翌日にかけて腹痛と下痢も出現した.翌々日の昼まで我慢していたが,夜になり嘔吐して食事もとれず,手足も痺れてきて動けなくなり救急搬送された.体温39℃,血圧120/82 mmHg,脈拍102回/分,呼吸数30回/分,SpO2 88%であった.右側胸部に呼気時のcrackleを聴取し,腹部は膨満していた.胸部X線写真では右下肺野にコンソリデーションがあった.血液検査では肝機能障害と腎機能障害に加え血清クレアチニンキナーゼの高値もあった.「胃腸炎により嘔吐し,吐物を誤嚥した肺炎」を疑った研修医に対して,指導医は尿中レジオネラ抗原検査の提出を指示した.検査結果は陽性であり,レジオネラ肺炎でみられる消化器症状であった.
消化器症状があり感染症を疑うような病歴でも,まずは腸管外の疾患から考えるほうがよい.消化管外の症状が先に現れていたり,画像検査では消化管に炎症が目立たなかったりすることがヒントになる.原因として,腹腔内の炎症性疾患(例えば胆嚢炎・胆管炎あるいは膵炎,卵巣卵管膿瘍など,腸管に隣接する臓器の炎症)を想起しやすいが,それだけではなく,腸管外に由来する敗血症や,レジオネラ症・インフルエンザ・COVID-19といった消化器症状が前面に出やすい気道感染症の可能性も考えておきたい.
3腸管内の非感染症
症例4
20歳代の女性.既往歴や直近の海外渡航歴はなかった.1カ月前から微熱を伴う腹痛と下痢をくり返している.近医を受診し「胃腸炎」と言われて便培養検査を受けたが常在菌のみの検出だった.処方された整腸剤や抗菌薬を内服しても完治しなかった.発症から3週間経過したある日,真っ赤な血便が出て驚き,救急外来を受診した.体温37.7℃,血圧134/92 mmHg,脈拍80回/分,呼吸数20回/分,SpO2 99%であった.腹部全体に自発痛・圧痛があり,筋性防御はない.直腸診では腫瘤や裂肛はない.一般的な血液検査の結果は炎症反応と小球性貧血のみであった.腹部造影CT検査では腸間膜動静脈に異常はなく,横行結腸の粘膜浮腫像が確認された.下部消化管内視鏡検査を行い,Crohn病と診断された.
鮮血便があれば病変が腸管内にある可能性が高い.1カ月以上このような症状が続く場合,感染症であれば腸管アメーバやランブル鞭毛虫などによる原虫感染症,腸結核があげられる.しかしこのような感染性疾患は国内では稀であり,非感染症であるCrohn病や潰瘍性大腸炎などの炎症性腸疾患である確率が高い.もしも急性発症で虚血性血管疾患リスクがあれば虚血性腸炎や非閉塞性腸間膜虚血症は除外しておこう.
4腸管内の感染症
症例5
20歳代の男性.既往歴はない.一昨日から急な39℃の発熱と悪寒戦慄があり,近医を受診した.それ以外の症状はなく,インフルエンザやCOVID-19の検査も受けたが陰性であった.解熱薬の処方を受け帰宅したが,昨日から下腹部痛と頻回の水様性下痢を生じ,今朝になって便に血液が交じるようになったため救急外来を受診した.嘔吐はなく,生ものの摂取もなかった.便のグラム染色鏡検を行ったところ,図1に示す像が確認できた.病歴を再度聴取してみると,自宅でチキン南蛮を調理した際に,調理前の鶏肉を切った包丁でチキン南蛮を切り分けていたことが判明した.3日後に判明した便培養結果はCampylobacter jejuniであった.
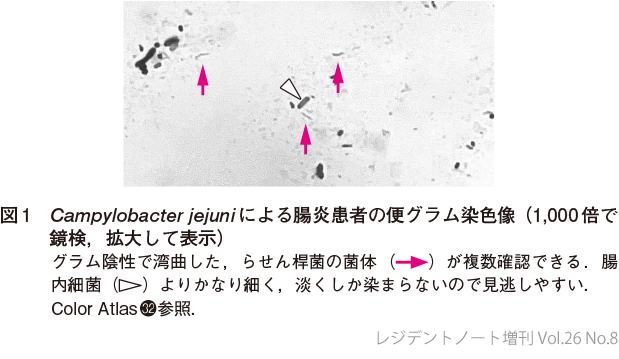
腸管内の感染症であるカンピロバクター腸炎は,病初期に発熱が現れ,その後に消化器症状が顕著になる経過が特徴的であることを知っておこう.患者が発症直後に病院を受診すると,単なる「感冒」と言われてしまったり,熱源不明の発熱と評価されたりする.発症初日には診断できなくても,インフルエンザ様症状が先行する市中発症の下痢症をみた場合にはカンピロバクター腸炎の可能性が高い.下痢症状がみられた際の便グラム染色検査で「空飛ぶかもめ」のようなグラム陰性らせん桿菌(図1)が見えれば,特異度90%以上でカンピロバクター腸炎と迅速に診断できる5).病歴からカンピロバクター腸炎を疑った場合には,ぜひとも検査室に足を運び,臨床検査技師と相談しながら便を鏡検してみてほしい.
4. 知っておきたいクリニカルパール
「便中白血球を見たら大腸粘膜破綻を疑え」
健常者の便には白血球は存在しない.しかし,腸管粘膜(特に大腸粘膜)が破綻するような疾患では腸管内に白血球が遊走してくる.便中白血球の有無を判断するには,便をスライドグラスに直接塗抹しグラム染色鏡検を行う.図2に示すように,総合倍率1,000倍で1視野内に複数の白血球が確認できる場合には便中白血球陽性であり,表4に示すような腸管内の疾患が疑わしくなる.
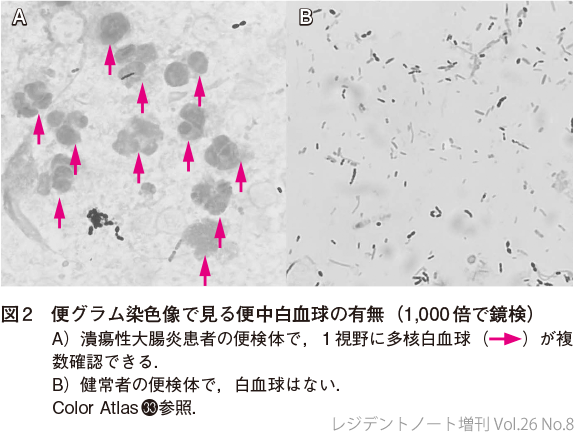

ただし,毒素性やウイルス性の感染性腸炎では便中白血球はほとんど出現しないとされている6).また,消化液により便中白血球が変性してしまったり,病変部を通過していない便が排出されたりすることで,大腸粘膜に破綻があっても便中白血球がみられない場合がある(つまり,感度は低い).そのため,米国の感染性下痢症の診断・治療ガイドラインで「便中白血球検査は急性感染性下痢の原因を確定するために用いるべきではない」とされている7).一方で,便中白血球陽性は大腸粘膜の破綻に対する特異度は90%以上と高い8〜10).腸管内に炎症があるのかどうかを確かめる目的でこのような検査を活用する妥当性はあると筆者は考える.
おわりに
Fever work-upで大切なのは,「胃腸炎」があくまで暫定病名であって,もしかしたら実は違う病態・病名かもしれないと慎重になることだ.数日で軽快し,その他の原因が見つからないことをもってようやく胃腸炎と診断できる.最初に「胃腸炎だ」と決めつけてしまうと,その症状が改善なく再診したときにも「どうせ胃腸炎でしょう」と決めつけられてしまい,ピットフォールを見逃す事態にもなりえる.丁寧な病歴聴取と身体診察をくり返し,それでも最後に「胃腸炎」という診断を口にした際になんとも言えない「心残り」を感じるかどうかが,この分野の研修修了基準である.
引用文献
- 久高 潤,他:食中毒及び感染性胃腸炎の病原体と臨床症状.感染症学雑誌,79:864-870, 2005
- Avery ME & Snyder JD:Oral therapy for acute diarrhea. The underused simple solution. N Engl J Med, 323:891-894, 1990(PMID:2203965)
- 「JAID/JSC感染症治療ガイド2023」(JAID/JSC感染症治療ガイド・ガイドライン作成委員会/編),日本感染症学会・日本化学療法学会,2023
- 三浦陽子,他:感染性下痢症に対する漢方治療の効果に関する検討.産婦人科漢方研究のあゆみ,28:102-104, 2011
- Hirose Y, et al:Diagnostic performance of microscopic stool examination in Campylobacter infection performed by different medical specialties. J Gen Fam Med, 24:102-109, 2023(PMID:36909784)
- 中村文子:臨床検査Q&A「便中白血球の検査」とはどのような検査ですか? Medical Technology, 47:734-736, 2019
- Shane AL, et al:2017 Infectious Diseases Society of America Clinical Practice Guidelines for the Diagnosis and Management of Infectious Diarrhea. Clin Infect Dis, 65:e45-e80, 2017(PMID:29053792)
- Silletti RP, et al:Role of stool screening tests in diagnosis of inflammatory bacterial enteritis and in selection of specimens likely to yield invasive enteric pathogens. J Clin Microbiol, 34:1161-1165, 1996(PMID:8727895)
- Granville LA, et al:Performance assessment of the fecal leukocyte test for inpatients. J Clin Microbiol, 42:1254-1256, 2004(PMID:15004086)
- Savola KL, et al:Fecal leukocyte stain has diagnostic value for outpatients but not inpatients. J Clin Microbiol, 39:266-269, 2001(PMID:11136781)
参考文献・もっと学びたい人のために
- 「レジデントノート増刊 Vol.20 No.14 特集:研修医に求められる消化器診療のエッセンス」(矢島知治/編),羊土社,2018
↑診断がついたあとの消化器診療についてはこの一冊にも目を通しておきたい. - 「急性腹症の早期診断 第2版」(Silen W/著,小関一英/監訳),メディカル・サイエンス・インターナショナル,2012
↑消化器症状とその鑑別疾患についての苦手意識が和らぐ一冊. - 「抗微生物薬適正使用の手引き 第三版」(厚生労働省健康・生活衛生局 感染症対策部 感染症対策課/編),2023(2024年1月閲覧)
↑市中の急性下痢症の対応についてわかりやすく解説されている.
著者プロフィール
林 俊誠(Toshimasa Hayashi)
前橋赤十字病院 感染症内科 部長
発熱+消化器症状の組合わせで発症する鑑別疾患は数多くあるので,Fever work-upは本当に難しいですね.あれでもない,これでもない,と鑑別疾患を考え込んでいると,なんだか自分の額が熱くなってお腹が痛くなってくるような気がします.





